Việt Nam chúng ta nằm trong khu vực Đông Nam Á với khí hậu nhiệt đới gió mùa, là nơi có tỷ lệ mắc các bệnh lý về gan rất cao. Rất nhiều bệnh nhân trong số đó tiến triển bệnh đến giai đoạn cuối, gan không thể phục hồi và cần lá gan mới để quay lại với cuộc sống…
Bệnh viện Trung ương Quân đội 108 mới đây vừa thực hiện thành công ca ghép gan bất đồng nhóm máu ở người lớn đầu tiên. Nữ bệnh nhân 20 tuổi ở Hà Nội, mắc bệnh viêm đường mật xơ cứng tiên phát. Người hiến gan là bố ruột của bệnh nhân. Thành công này đánh dấu bước tiến quan trọng trong chuyên ngành ghép gan tại Việt Nam.
Từ năm 3 tuổi, bệnh nhân đã xuất hiện vàng da, vàng mắt và được điều trị tại Bệnh viện Nhi Trung ương. Năm 2015, sinh thiết gan cho kết quả viêm đường mật xơ cứng tiên phát – căn bệnh mạn tính, gây hẹp hệ thống đường mật trong và ngoài gan, dẫn đến ứ mật kéo dài và xơ gan.
Năm 2017 và 2019, bệnh nhân đã hai lần được điều trị bằng tế bào gốc nhằm cải thiện chức năng gan. Tuy nhiên, trước khi nhập Bệnh viện Trung ương Quân đội 108 một tuần, tình trạng vàng da, vàng mắt và đau bụng hạ sườn phải tái phát nặng.
PGS.TS. Vũ Văn Quang, Phó Chủ nhiệm Khoa Phẫu thuật Gan – Mật – Tụy, Bệnh viện Trung ương Quân đội 108, cho biết ghép gan là phương pháp duy nhất có thể cải thiện tiên lượng và chất lượng sống cho bệnh nhân giai đoạn cuối. Suốt 17 năm đồng hành cùng con, gia đình đã xác định bố sẽ hiến gan cho con. Nhưng giữa hai bố con lại bất tương hợp nhóm máu, đặt ra bài toán đầy thách thức với ê kíp ghép gan.
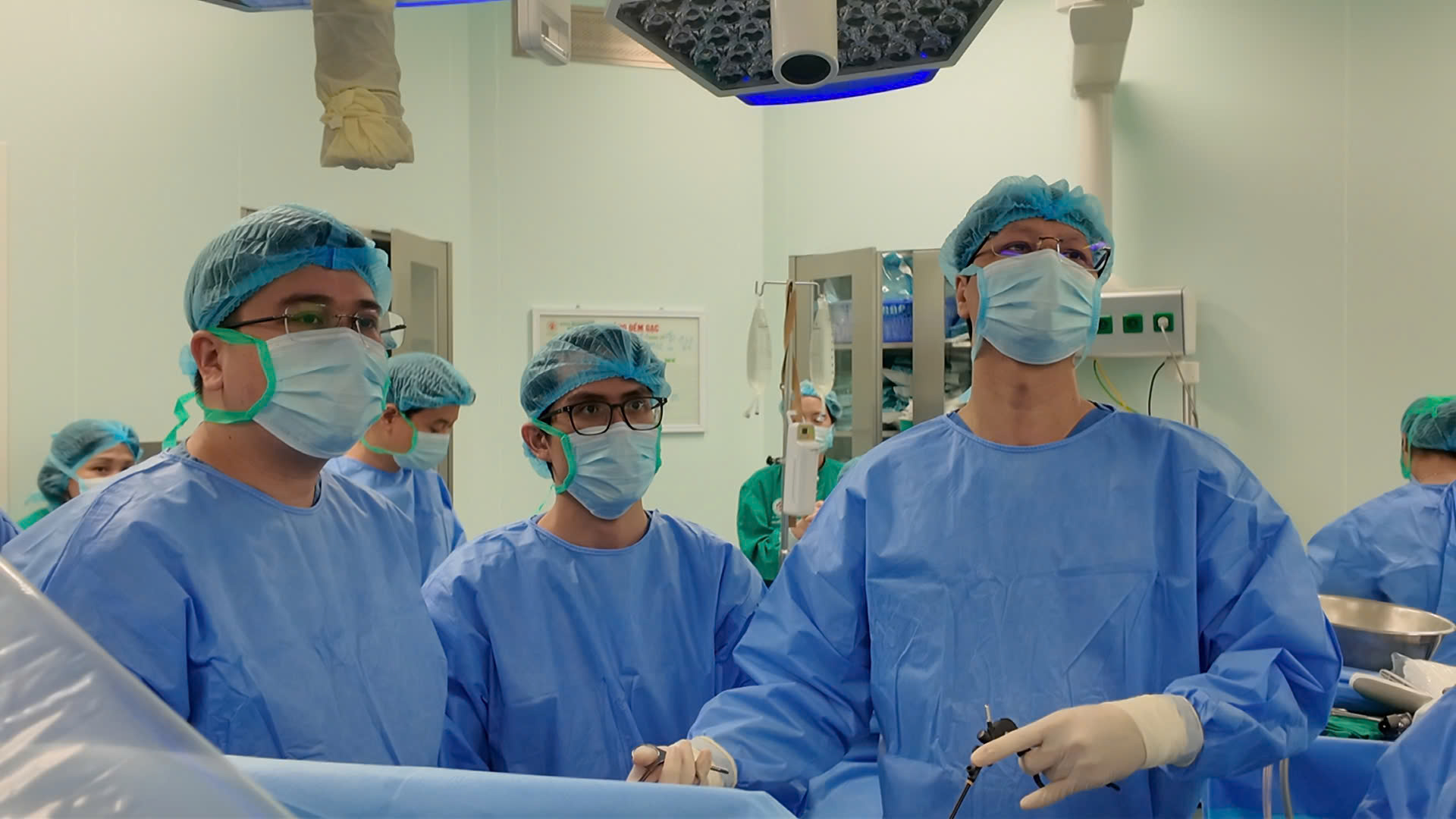
Đến nay, Bệnh viện Trung ương Quân đội 108 đã thực hiện 3 ca ghép gan bất đồng nhóm máu: 2 ca ở trẻ em và 1 ca ở người lớn. Tuy nhiên, theo PGS. TS. Vũ Văn Quang, ghép bất tương hợp nhóm máu ở người lớn phức tạp do người lớn có nồng độ kháng thể kháng A/B cao, nguy cơ thải ghép dịch thể mạnh. Hệ miễn dịch trưởng thành tạo “bộ nhớ miễn dịch”, khiến đáp ứng miễn dịch thứ phát nguy hiểm. Nguy cơ biến chứng đường mật, mạch máu và nhiễm trùng cao hơn...
Trước phẫu thuật, bệnh nhân được điều trị Rituximab, thay huyết tương để tối ưu hóa điều kiện ghép. Trong khi mổ, kíp phẫu thuật chú trọng bảo vệ nội mô, rửa gan kỹ, đảm bảo tưới máu tốt và nối đường mật chính xác. Sau mổ, bệnh nhân được kiểm soát chặt chẽ kháng thể và các nguy cơ biến chứng. Ca ghép gan kéo dài 7 giờ, với sự phối hợp của nhiều chuyên khoa.
PGS, TS Vũ Văn Quang chia sẻ đây là ca ghép gan bất đồng nhóm máu ở người lớn đầu tiên tại bệnh viện, cũng là ca thứ hai trong cả nước. Thành công này không chỉ mang lại cuộc sống mới cho một bệnh nhân, mà còn mở ra cơ hội cho nhiều trường hợp khác không tìm được người hiến phù hợp nhóm máu.
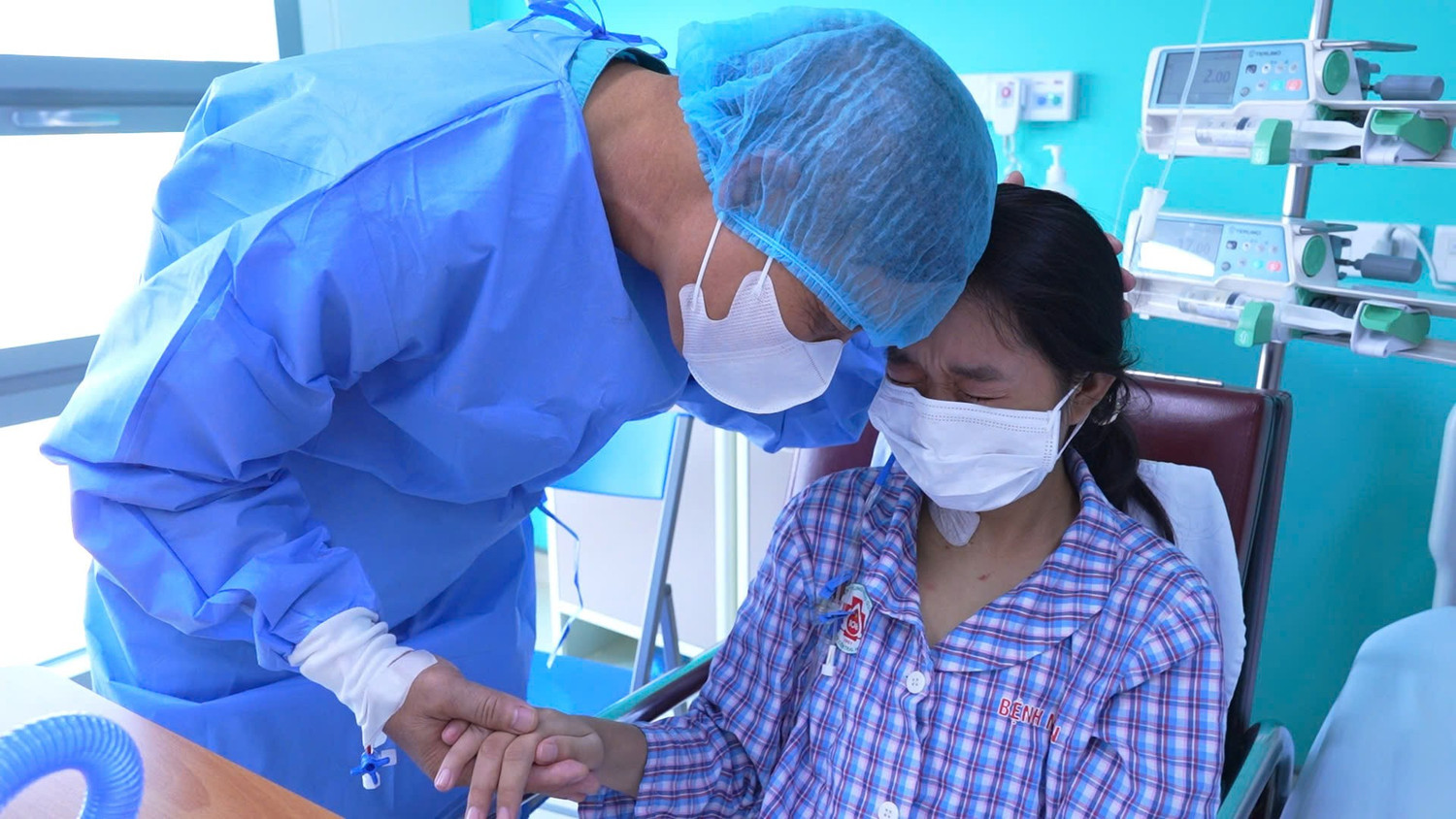
Trước đó, bệnh viện Trung ương Quân đội 108 đã tổ chức ca lấy ghép đa tạng từ người hiến chết não, giúp hồi sinh sự sống của 6 người mắc bệnh. Điểm nhấn của ca lấy ghép tạng này là kỹ thuật chia gan ngay trong ổ bụng để ghép cho 2 bệnh nhân. Hai bệnh nhân được ghép gan là 1 bệnh nhân người lớn (được ghép tại Bệnh viện Trung ương Quân đội 108) và 1 bệnh nhân nhi (ghép tại Bệnh viện Vinmec).
Kỹ thuật chia gan trong bụng để ghép là kỹ thuật phức tạp nhất hiện nay trong lĩnh vực ghép gan, đòi hỏi phẫu thuật viên phải đánh giá chính xác giải phẫu gan và các biến thể mạch máu – đường mật; tính toán thể tích mảnh ghép bảo đảm đủ chức năng sau ghép; phối hợp đồng bộ giữa kíp lấy tạng, kíp chia gan và 2 kíp ghép gan.
Bệnh viện Trung ương Quân đội 108 là đơn vị đầu tiên tại Việt Nam thực hiện thành công kỹ thuật chia gan trong bụng vào tháng 4/2024. Tính đến nay, Bệnh viện đã thực hiện thành công 7 ca chia gan để ghép, cứu sống đồng thời bệnh nhân người lớn và trẻ em từ một lá gan của người hiến chết não.
Trong khi đó, Bệnh viện Nhi Trung ương mới đây cũng đã lần đầu ghép gan từ người cho chết não cho bệnh nhi 3 tuổi mắc teo đường mật bẩm sinh, mở thêm hy vọng điều trị cho trẻ suy gan nặng. Nguồn tạng được hiến tại Bệnh viện Đa khoa Trung ương Cần Thơ và điều phối qua Trung tâm Điều phối ghép tạng Quốc gia, với sự phối hợp của nhiều đơn vị chuyên môn.
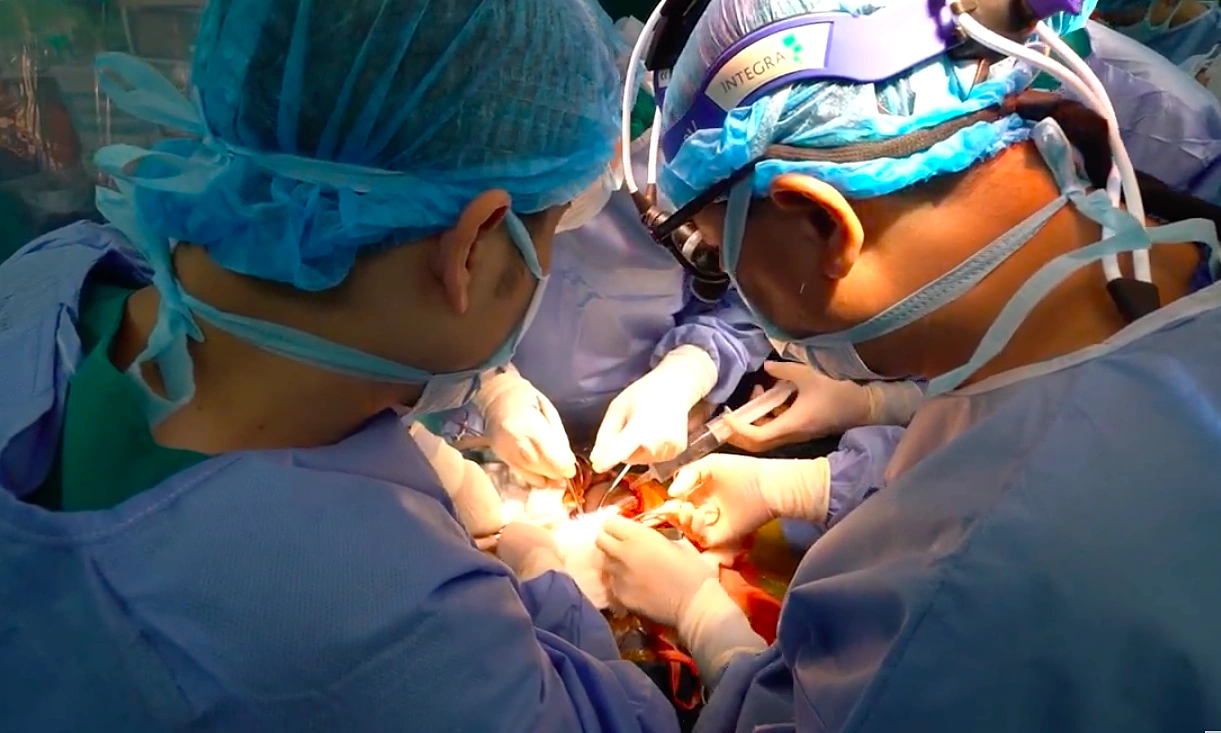
Bệnh nhi được phát hiện teo đường mật ngay từ khi sinh, phẫu thuật Kasai lúc 2,5 tháng tuổi. Tuy nhiên sau hơn hai năm, chức năng thoát mật suy giảm, xơ gan tiến triển nặng, buộc chỉ định ghép gan là cơ hội duy nhất. Dù đã sàng lọc nhiều thành viên trong gia đình, không có người phù hợp hiến gan.
Ngày 13/11/2025, gia đình một người bệnh chết não tại Cần Thơ đồng ý hiến tạng, trong đó có phần gan trái tương thích với bệnh nhi. Ekip từ Bệnh viện Nhi Trung ương vượt gần 2.000 km trong đêm để tiếp nhận và chuyển tạng ra Hà Nội, chạy đua với thời gian để ghép cứu trẻ.
Sau phẫu thuật, bệnh nhi được theo dõi tại Khoa Điều trị tích cực Ngoại khoa. Đến ngày thứ sáu sau ghép, chức năng gan tiến triển tốt, trẻ tự thở, huyết động ổn định, tỉnh táo, không còn vàng da và bắt đầu ăn trở lại. Thành công của ca ghép không chỉ cứu sống bệnh nhi mà còn đánh dấu bước tiến quan trọng trong lĩnh vực ghép tạng nhi khoa tại Việt Nam.
Tại Lễ phát động phong trào đăng ký hiến tặng mô, tạng tại Cần Thơ mới đây, TS. Nguyễn Hoàng Phúc, Phó Giám đốc Trung tâm Điều phối ghép tạng quốc gia, cho biết ngành ghép tạng Việt Nam đã đạt nhiều thành tựu quan trọng từ khi Trung tâm Điều phối ghép tạng quốc gia được thành lập vào năm 2013 với tỷ lệ thành công cao ở hầu hết các nhóm tạng, góp phần đưa Việt Nam vào bản đồ ghép tạng quốc tế.
Tuy nhiên, tỷ lệ hiến tạng từ người chết não hiện còn khá khiêm tốn, mới đạt khoảng 12%.Theo thống kê của Trung tâm Điều phối ghép tạng quốc gia, năm 2024 cả nước ghi nhận 41 ca hiến tạng từ người chết não, con số cao nhất từ trước đến nay. Đến tháng 11/2025, số ca hiến tạng từ người chết não đã tăng lên 61 ca, gần 1.000 người đã đăng ký hiến tạng sau khi qua đời.
Hiện nhiều ca ghép phức tạp đã được thực hiện thành công tại các trung tâm ghép trên toàn quốc. Đặc biệt, từ những ca ghép gan đầu tiên đến nay, các bệnh viện Việt Nam đã không ngừng hoàn thiện kỹ thuật, mở rộng và ứng dụng nhiều phương pháp tiên tiến trong lĩnh vực này. Dự kiến trong tương lai, một số bệnh viện sẽ triển khai ghép gan RAPID, ghép gan phụ trợ, ứng dụng Robot trong ghép gan.
-Hoài Phương